Curiosamente, en los últimos meses me he encontrado con que varias personas de mi entorno padecen artritis psoriásica, una enfermedad de la que, hasta entonces, no había escuchado hablar.
Me interesó mucho conocer más sobre la misma, dada su íntima relación con el estrés y también con la microbiota intestinal. Hoy os comparto todo lo que he aprendido sobre esta poco común patología.
¿Qué es la artritis psoriásica?
La artritis psoriásica es una enfermedad de origen autoinmune con afectaciones tanto a nivel muscular como esquelético, que, como su nombre indica, tiene una relación directa con la psoriasis.
Características y síntomas de la artritis psoriásica
Uno de los aspectos esenciales de esta patología es, precisamente, esa relación con la psoriasis. La mayoría de los estudios realizados hasta la fecha concluyen que en torno a un 30% de los pacientes con psoriasis terminarán padeciendo artritis psoriásica. En este sentido, podemos hablar de cierta predisposición genética a contraer ambas enfermedades, si bien, se han encontrado importantes diferencias en los genes implicados en una y otra patología.
Y es precisamente ese punto, el del gran porcentaje de pacientes que sin padecer previamente psoriasis terminan teniendo esta enfermedad, lo que abre un paradigma en el cual el conocimiento de los factores desencadenantes, tanto epigenéticos como de estilo de vida, será fundamental.
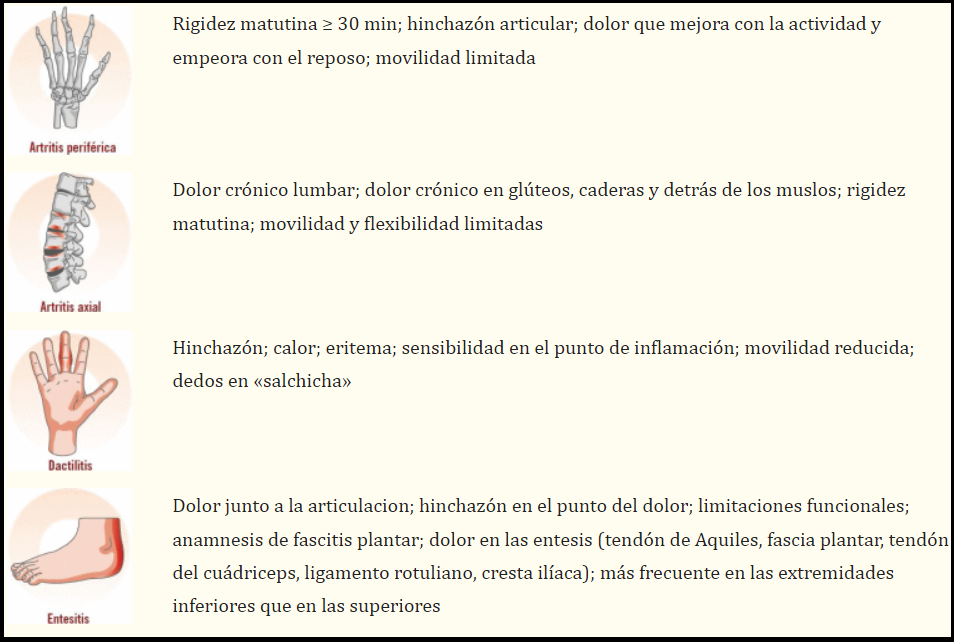
Volviendo a las características básicas, entre los síntomas habituales de la artritis psoriásica encontramos:
- Dolores inflamatorios y mecánicos de distinta magnitud. Aquí podemos incluir distintas afectaciones:
- Artritis periférica (con impacto en regiones como las rodillas, los tobillos, los codos o las muñecas).
- Dactilitis (hinchazón de los dedos de las manos o los pies).
- Entesitis (inflamación en la zona de confluencia de tendones, músculos y/o ligamentos).
- Espondilitis (dolor y rigidez en la zona lumbar y las caderas).
- Uveítis (distintos tipos de inflamación ocular).
- Onicopatía psoriásica (afectaciones diversas en las uñas).
- Además, encontramos de manera habitual otros problemas asociados como:
- Fatiga
- Trastornos del sueño
- Enfermedad inflamatoria intestinal
- Diabetes
- Hipertensión
- Hígado graso
- Depresión o ansiedad
Causas y desencadenantes
Como indicaba anteriormente, conocer las causas y factores desencadenantes de esta enfermedad se torna esencial.
Si bien es cierto que el enfoque actual pone un gran énfasis en la predisposición genética y los antecedentes familiares, no es menos cierto que, viendo con perspectiva el discurrir de la enfermedad, se hace patente que los factores ambientales, el estilo de vida e, incluso, las situaciones de desequilibrio de la microbiota, pueden ser aspectos vitales en la aparición de la enfermedad.
Tanto es así, que según algunos estudios, en pacientes con artritis psoriásica es habitual encontrar una disbiosis microbiana que puede desencadenar una inflamación en el íleon con una posterior estimulación de las células Th-17 (un tipo de linfocito T) y la liberación de interleucinas IL-23, ampliamente estudiadas en la psoriasis. Si no has entendido esta última parte, no te preocupes, sobre el papel de las interleucinas hablaré largo y tendido a lo largo del artículo.
No obstante, y en lo que a desencadenantes se refiere, queda por citar que los traumatismos físicos, o las infecciones (tanto virales como bacterianas), también pueden ser los que originen la aparición de la artritis psoriásica en personas con una tendencia hereditaria.

Poniendo el foco en el aspecto autoinmunitario de la artritis psoriásica
Cuando hablamos de enfermedades autoinmunes, lo hacemos de aquellas en las que el propio sistema inmunitario, vital en la defensa del organismo de agentes potencialmente dañinos, comienzan a atacar a órganos y tejidos sanos del propio cuerpo.
Es habitual escuchar hablar en este sentido de confusión en el sistema inmune, la cual provocaría que este sea incapaz de distinguir a los potenciales agresores de los propios recursos del cuerpo humano.
Llegados a este punto en el que la autoinmunidad está exacerbada, y hablando de una manera muy coloquial, entramos en una etapa en la que parece que el cuerpo estuviera en constante lucha o guerra interna, con toda la sintomatología que ello conlleva dependiendo de la patología de la que hablemos (eccemas y erupciones, diarrea, fatiga, dolor muscular…).
Por tanto, y atendiendo al hecho de que nos encontramos ante sistemas inmunes excesivamente estimulados, la lucha contra la acción de las interleucinas centra la mayoría de esfuerzos, como veremos en el apartado farmacológico.
Aclaremos pues, qué son y que funciones cumplen estas moléculas.
El crucial papel de las interleucinas
Las interleucinas son un grupo de citocinas, es decir, pequeñas proteínas esenciales en el control del crecimiento y la actividad de otras células del sistema inmunitario, así como también de las células sanguíneas. Cuando son liberadas, las citocinas envían una señal al sistema inmune para que actúe.
Si bien se podría pensar, dada su relación con la respuesta autoinmune y todo lo destacado con anterioridad, que las citocinas son, esencialmente inflamatorias, lo cierto es que hay una gran variedad de ellas y no todas cumplen este rol.
De hecho, podemos encontrar citocinas de tipo antinflamatorio como son IL-4, IL- 10 o IL-13, por poner algunos ejemplos.
Obviamente, en los casos de enfermedad autoinmune, la acción de este tipo de moléculas está desbalanceado, provocando así problemas en el paciente.
Relación entre la artritis reumatoide y la microbiota
Uno de los aspectos más importantes y menos explorados a día de hoy en el estudio de la artritis psoriásica, es su relación con la microbiota.
A pesar de ello, podemos aprender de lo hallado en estudios de otros tipos de artritis, como por ejemplo el de Espinoza y colaboradores (2013), en el que destacan aspectos ciertamente interesantes en lo que respecta al vínculo entre la artritis reumatoide y la microbiota. Hablamos de:
- Los pacientes con artritis reumatoide temprana tienen de 3 a 4 veces más Porphyromonas gingivalis , un patógeno ampliamente vinculado a los problemas de tipo periodontal, que los del grupo de control (sanos).
- La enfermedad periodontal estaba presente en el 82% de los pacientes con artritis reumatoide crónica y en el 75% de los pacientes con artritis reumatoide temprana.
- Las bacterias intestinales asociadas con inflamación, fueron más prevalentes en pacientes con artritis reumatoide, en relación al grupo control.
- La especie Prevotellaceae (asociada habitualmente a enfermedad periodontal) fue identificada en cerca del 80% de los pacientes con artritis reumatoide, en comparación con el 20% usualmente encontrado en controles sanos.
Por todo ello, pensar en un vínculo cercano entre la microbiota y la artritis psoriásica, parece sensato.
Nuevamente, nos encontramos ante hallazgos que deben hacernos abrir el marco de referencia para entender las enfermedades y recuperar la idea del ser humano como un todo.
Recordemos que ya en otro artículo hablamos de la relación entre la enfermedad periodontal y el Alzheimer, la cual carecería de sentido salvo que entendamos que nuestro organismo es una intrincada y sofisticada máquina con múltiples relaciones a lo largo y ancho del mismo.
No hay que cometer el mismo error en el espectro de la artritis psoriásica, donde los dermatólogos y reumatólogos han sido los únicos protagonistas en el diagnóstico y gestión de la enfermedad hasta la fecha. Los expertos en otras áreas como el microbioma humano o la salud periodontal pueden ser grandes aliados en la lucha contra esta enfermedad.
¿Cuál es el enfoque farmacológico en la artritis psoriásica?
En la mayoría de ocasiones, estudiar el tipo de medicamentos utilizados en el tratamiento de una enfermedad, o los principios activos que contienen, nos dan una idea de los problemas que intentan solucionar (o parchear). Esa es una información muy valiosa, ya que nos puede permitir descubrir puntos clave sobre los que también se puede actuar de manera «natural», o a través del estilo de vida.
En el caso de la artritis psoriásica encontramos:
- Inmunosupresores
- Ciclosporina
- Leflunomida
- CTLA-4
- Inhibidores del TNF (factor de necrosis tumoral)
- Inhibidores de la acción de interleucinas o moléculas asociadas
- Inhibidor de IL-12/23
- Inhibidores de IL-17
- Inhibidor de JAK/STAT (actúa sobre unas proteínas relacionadas con las citocinas proinflamatorias)
- Otros
- Sulfasalazina (medicamento habitual en el tratamiento de la colitis ulcerosa)
- Apremilast (utilizado en diversas enfermedades autoinmunes)
- Medicamentos antiinflamatorios no esteroideos
- Glucocorticoides (recetados a pacientes con enfermedad de Crohn, colitis ulcerosa, artritis reumatoide, espondilitis anquilosante, artritis psoriásica…)
Como podemos ver, los esfuerzos se centran en inhibir en parte al sistema inmune o detener la acción de distintas interleucinas proinflamatorias. Sin embargo, debe llamarnos más la atención que varios de estos medicamentos se utilizan también en otras enfermedades que aparentemente no deberían tener relación con la psoriasis como la enfermedad de Chron o la colitis ulcerosa, teniendo estas una relación directa con la microbiota intestinal.
Es por ello, y sin ánimo de ser pesado, que encontramos un nuevo punto en el que apoyar la teoría de que es necesario buscar más allá de donde a priori se sitúan los problemas derivados de la enfermedad, en este caso, el sistema inmune, la piel, las articulaciones…

Los fármacos biológicos: la gran revolución de las últimas dos décadas
La incapacidad de mejorar la sintomatología de los pacientes, unido al deterioro paulatino articular o la simple contraindicación para los medicamentos convencionales, fue durante muchos años un grave problema en enfermedades como la artritis psoriásica.
Durante las últimas décadas, diversos son los denominados medicamentos biológicos que han llegado al mercado en un intento de paliar los problemas anteriormente citados.
Hablamos de fármacos diseñados para bloquear de forma selectiva moléculas biológicas como las citocinas ya citadas, por ejemplo.
En el caso de la psoriasis y la artritis psoriásica, tenemos:
- Agentes anti-TNF
- Agentes anti-IL12/-IL23
- Anti-IL17/-IL23
Nuevamente, nos encontramos ante medicamentos orientados al control del sistema inmune y su respuesta.
Cabe destacar que los efectos secundarios de todos los medicamentos y fármacos utilizados para tratar la artritis psoriásica son, cuanto menos, preocupantes. De ahí la importancia de implementar estrategias no farmacológicas de tratamiento, como las que veremos a continuación.
Terapias no farmacológicas en la artritis psoriásica
Además del enfoque medicamentoso, ¿son importantes otras estrategias enfocadas a la mejora de la enfermedad? Pues lo cierto es que sí. Y desde mi punto de vista es una parte fundamental.
De hecho, entre las indicaciones que podemos encontrar en distintos estudios, aunque falten muchas, están:
- Ejercicio físico de bajo impacto
- Fisioterapia
- Terapia ocupacional
- Pérdida de peso en pacientes con sobrepeso u obesidad
- Masaje y acupuntura
- Dejar de fumar
¿Y el estrés?
Es sin duda sorprendente el poco protagonismo de este factor en los estudios relacionados con la artritis psoriásica. La única razón que me parece plausible, es la dificultad de identificar el mismo o cuantificar su impacto en la enfermedad. Sin duda, un grave error.
Como expuse en el artículo sobre el estrés como aspecto esencial a controlar para estar saludables, este tiene un gran impacto en distintos tipos de patologías a nivel gastrointestinal o relacionadas con el sistema nervioso central.
Asimismo, el estrés tiene un gran vínculo con la melatonina y los trastornos del sueño. Pero quizá lo más relevante en el tema que nos ocupa es que es un gran modulador de la microbiota intestinal y, por tanto, tiene un impacto indirecto en los ejes intestinales, como el intestino-cerebro o el intestino-piel. Para entender la magnitud de lo que digo, es fundamental recordar aquí, que la microbiota intestinal juega un papel esencial en todo lo relacionado con el sistema inmune.
Como dato adicional, podemos citar la microglía, formada por los fagocitos residentes del sistema inmunológico innato en el sistema nervioso central (SNC), los cuales son los primeros en responder a procesos de neuroinflamación o daño y que tiene relación directa e indirecta con el estrés y la microbiota intestinal.
Por todo ello, creo que sobran los motivos para poner el foco en este aspecto y darle mucho más espacio del que tiene, tanto a nivel preventivo como de enfoque terapéutico.
La vitamina D, poco estudiada en artritis psoriásica
Otra gran olvidada en múltiples investigaciones es la vitamina D, si bien en los últimos años se comienza a dedicar algo de tiempo a estudiar su relación con esta patología.
Y es que teniendo en cuenta el impacto tan relevante en otras enfermedades de tipo autoinmune, aunque solo fuera por el principio de precaución, el control de este parámetro debería ser un punto clave en los tratamientos (me consta que cada vez más es así).
No obstante, a nivel científico, sí que tenemos algunos datos relevantes que avalan la idea de la importancia de tener correctos niveles de vitamina D en cualquier tipo de patología autoinmune, y en las psoriásicas en particular, como el hecho de que diversos estudios epidemiológicos muestren que la deficiencia de vitamina D es frecuente en pacientes con psoriasis vulgar y artritis psoriásica o que no se disponía de terapias que incluyeran vitamina D en pacientes con artritis psoriásica hasta hace apenas unos años.
Conclusiones desde una visión holística de la autoinmunidad, la inflamación y la salud
En primer lugar me gustaría destacar que, como todos los expertos coinciden, el diagnóstico temprano es fundamental. La detección precoz de síntomas articulares en pacientes con psoriasis es muy relevante, ya que puede ser reversible si se inicia un tratamiento adecuado de forma temprana. Por ello, dar visibilidad a este tipo de patologías es esencial.
Por otra parte, como hemos visto a lo largo del artículo, la inflamación y el descontrol del sistema inmunitario son los aspectos principales en los que se centran las terapias farmacológicas en la artritis psoriásica, y con razón. Sin embargo, si algo he aprendido del estudio de múltiples patologías tanto autoinmunes como relacionadas con la inflamación, es que rara vez existe una única diana terapéutica en la que centrarse, así como que la inflamación suele tener un aspecto más sistémico que concreto.
¿Cómo tomar las riendas de la enfermedad?
En este punto, quiero destacar que desde mi punto de vista, existen múltiples prácticas que, sin tener nada que ver, a priori, con el tratamiento de la artritis psoriásica, podrían ayudar a mejorar la sintomatología y la calidad de vida de los pacientes.
Además de las citadas anteriormente por haber sido propuestas por la ciencia, entiendo como profesional, que deberían potenciarse y controlarse en aras de la mejora del día a día de los pacientes y de manera habitual otros aspectos como:
- Los problemas de tipo periodontal
- El control de la eubiosis microbiana
- Diversos problemas intestinales como la diarrea o el estreñimiento
- El descanso y la calidad del sueño
- La disrupción endocrina
- Realizar entrenamientos de fuerza
- Llevar un control de la alimentación
- En este sentido, nos centraríamos en intentar evitar los alimentos proinflamatorios, así como detectar si otros, como los lácteos o aquellos que contienen gluten, por poner algunos ejemplos, están resultando dañinos.
- Y finalmente, poner especial interés en mantener controlados otros puntos clave de los que también he hablado: el estrés y los correctos niveles de vitamina D.
Para finalizar me gustaría hacer un breve reflexión enfocada a todos los pacientes de esta patología. Independientemente del peso genético en la aparición de la artritis psoriásica, el estilo de vida va a marcar en gran medida la calidad del día a día cada uno de vosotros. Por ello, no podemos esperar que los fármacos sean los que nos “solucionen” el problema, ya que en la lucha contra la inflamación y los problemas de autoinmunidad, muchas veces los factores ambientales como la alimentación, el ejercicio físico o el control del estrés pueden llegar a ser igual o más importantes que los propios medicamentos.
¡Mucho ánimo a todos!

Bibliografía
- Belinchón, I., Salgado-Boquete, L., López-Ferrer, A., Ferran, M., Coto-Segura, P., Rivera, R., Vidal, D., Rodríguez, L., de la Cueva, P., & Queiro, R. (2020). El papel de los dermatólogos en el diagnóstico precoz de la artritis psoriásica: recomendaciones de expertos. El papel del dermatólogo en el diagnóstico precoz de la artritis psoriásica: recomendaciones de un grupo de expertos. Actas dermo-sifiliográficas , 111 (10), 835–846. https://doi.org/10.1016/j.ad.2020.06.004
- Cubillos S, Krieg N, Norgauer J. Effect of Vitamin D on Peripheral Blood Mononuclear Cells from Patients with Psoriasis Vulgaris and Psoriatic Arthritis. PLoS One. 2016 Apr 6;11(4):e0153094. doi: 10.1371/journal.pone.0153094. PMID: 27050092; PMCID: PMC4822855.
- Espinoza LR, García-Valladares I. Of bugs and joints: the relationship between infection and joints. Reumatol Clin. 2013 Jul-Aug;9(4):229-38. English, Spanish. doi: 10.1016/j.reuma.2012.06.008. Epub 2012 Sep 1. PMID: 22944142.
- Fernández Sueiro JL. ¿Cómo evaluamos una artritis psoriásica? ¿Cuál es el mejor método? Reumatol Clin. 2007 Nov;3(6):243-4. Spanish. doi: 10.1016/S1699-258X(07)73697-5. Epub 2008 Nov 13. PMID: 21794440.
- López-Ferrer A, Laiz-Alonso A. Psoriatic arthritis: an update. Actas Dermosifiliogr. 2014 Dec;105(10):913-22. English, Spanish. doi: 10.1016/j.ad.2013.10.020. Epub 2014 Mar 25. PMID: 24674606.
- Lorenzo Martín JA, Pardo Campo E, Pino Martinez M, Colazo Burlato M, Queiro Silva MR. Psoriatic arthritis: interaction between cardiometabolic diseases and inflammatory burden of the disease. Reumatol Clin (Engl Ed). 2021 Nov 16:S2173-5743(21)00191-X. doi: 10.1016/j.reumae.2021.05.003. Epub ahead of print. PMID: 34799299.
Más bibliografía
- McCullough PJ, McCullough WP, Lehrer D, Travers JB, Repas SJ. Oral and Topical Vitamin D, Sunshine, and UVB Phototherapy Safely Control Psoriasis in Patients with Normal Pretreatment Serum 25-Hydroxyvitamin D Concentrations: A Literature Review and Discussion of Health Implications. Nutrients. 2021 Apr 29;13(5):1511. doi: 10.3390/nu13051511. PMID: 33947070; PMCID: PMC8146035.
- Seoane-Mato D, Sánchez-Piedra C, Silva-Fernández L, Sivera F, Blanco FJ, Pérez Ruiz F, Juan-Mas A, Pego-Reigosa JM, Narváez J, Quilis Martí N, Cortés Verdú R, Antón-Pagés F, Quevedo Vila V, Garrido Courel L, Del Amo NDV, Paniagua Zudaire I, Añez Sturchio G, Medina Varo F, Ruiz Tudela MDM, Romero Pérez A, Ballina J, Brandy García A, Fábregas Canales D, Font Gayá T, Bordoy Ferrer C, González Álvarez B, Casas Hernández L, Álvarez Reyes F, Delgado Sánchez M, Martínez Dubois C, Sánchez-Fernández SÁ, Rojas Vargas LM, García Morales PV, Olivé A, Rubio Muñoz P, Larrosa M, Navarro Ricos N, Graell Martín E, Chamizo E, Chaves Chaparro L, Rojas Herrera S, Pons Dolset J, Polo Ostariz MÁ, Ruiz-Alejos Garrido S, Macía Villa C, Cruz Valenciano A, González Gómez ML, Morcillo Valle M, Palma Sánchez D, Moreno Martínez MJ, Mayor González M, Atxotegi Sáenz de Buruaga J, Urionagüena Onaindia I, Blanco Cáceres BA, Díaz-González F, Bustabad S. Prevalence of rheumatic diseases in adult population in Spain (EPISER 2016 study): Aims and methodology. Reumatol Clin (Engl Ed). 2019 Mar-Apr;15(2):90-96. English, Spanish. doi: 10.1016/j.reuma.2017.06.009. Epub 2017 Jul 31. PMID: 28774657.



2 comentarios
Es súper interesante todo lo relacionado con la maravillosa complejidad del cuerpo humano.
Sin lugar a dudas. Gracias por su comentario Cristóbal. Un saludo